Чем опасно развитие пневмонии у новорожденных, методы лечения и возможные последствия
Пневмония – это заболевание, характеризующееся воспалением легочной ткани. Болезнь может поражать как взрослых, так и детей. Наиболее часто она диагностируется у новорожденных, особенно недоношенных малышей. Пневмония у новорожденных различается по способу заражения и типу инфекции. Полное излечение возможно при ранней постановке диагноза и качественной терапии.
- Причины развития пневмонии
- Особенности внутриутробной пневмонии
- Особенности интранатальной пневмонии
- Особенности постнатальной пневмонии
- Проявления заболевания у новорожденных
- Как развивается заболевание
- Способы диагностики заболевания
- Методы лечения
- Последствия пневмонии
- Как предотвратить внутриутробное заражение

Причины развития пневмонии
Воспалительный процесс в легких у ребенка – это опасная патология, которая лечится врачами-неонатологами. Она развивается под действием инфекционных агентов. Но в некоторых случаях воспаление легких возникает при аспирации – попадании околоплодных вод, содержащих меконий, в легкие ребенка.
Пневмония может выступать в качестве самостоятельного заболевания или в виде осложнения. Тяжелое течение болезни повышает вероятность детской смертности. В первый месяц жизни от пневмонии умирает каждый третий ребенок. Чаще смертность фиксируется среди недоношенных детей. Пневмония может быть внутриутробной, интранатальной и постнатальной.

Особенности внутриутробной пневмонии
Внутриутробная пневмония может быть вызвана бактериями, попавшими в организм ребенка следующими путями:
- через плаценту от инфицированной матери (инфекционный агент проникает в кровь и с ее током разносится по организму ребенка);
- при засасывании плодом инфицированных околоплодных вод (микробы попадают непосредственно в легкие ребенка).

Факторы, повышающие вероятность заражения
Воспаление в легких у новорожденного малыша развивается не сразу. Чаще всего заражение происходит непосредственно перед родами либо в последние дни. Источником заражения выступает сама женщина при наличии следующих патологий:

- токсоплазмоза, хламидиоза, цитомегаловирусной инфекции, вируса герпеса, листериоза, сифилиса;
- инфекций, поражающих органы мочеполовой системы и желудочно-кишечного тракта, проникающих в околоплодные воды;
- вирусных и инфекционных заболеваний, перенесенных на поздних сроках беременности.
Наиболее подвержены заражению дети с сопутствующими внутриутробными патологиями.
Повышают риск внутриутробного заражения следующие факторы:
- продолжительная внутриутробная гипоксия;
- врожденные пороки бронхолегочной системы;
- гестационная незрелость плода;
- заболевания органов мочеполовой системы;
- нарушенное кровообращение в плаценте.
Симптомы пневмонии у грудничка могут проявляться в первые сутки, когда малыш еще находится в роддоме. Но в некоторых случаях они развиваются, спустя 1–1,5 месяца после рождения. Продолжительное отсутствие признаков заражения свойственно пневмонии, вызванной вредоносным действием хламидий и микоплазм.
Отличительной чертой внутриутробного заражения является наличие других симптомов, указывающих на присутствие в организме ребенка инфекции. К ним относятся:
- сыпь на теле;
- конъюнктивит;
- увеличение печени и селезенки;
- признаки поражения головного мозга и ЦНС.
Заболевание характеризуется двусторонним воспалительным процессом, что значительно осложняет его течение. Пневмония, развивающаяся в утробе матери, всегда сопровождается другими патологиями и пороками бронхолегочной системы.
Признаки внутриутробной пневмонии
Распознать воспаление легких у малыша можно по одышке. Она может появиться сразу после родов или в течение нескольких суток. При дыхании задействуются дополнительные мышцы. Изо рта ребенка могут появляться пенистые выделения.
 Воспалительный процесс в легких вызывает дыхательную недостаточность. Недостаточное поступление кислорода вызывает посинение кожных покровов и приступы апноэ.
Воспалительный процесс в легких вызывает дыхательную недостаточность. Недостаточное поступление кислорода вызывает посинение кожных покровов и приступы апноэ.
Младенцы, страдающие пневмонией, отказываются от груди и часто срыгивают. При сосании они быстро утомляются. Недостаточное поступление питательных веществ в организм малыша приводит к потере веса.
Важно вовремя диагностировать внутриутробную пневмонию и начать лечение. В противном случае произойдет усиление дыхательной недостаточности. Кислородное голодание становится основной причиной развития сердечной недостаточности. А размножение патогенной микрофлоры вызывает у ребенка инфекционно-токсический шок.
Особенности интранатальной пневмонии
Особенностью интранатального заражения является то, что инфекция попадает в организм малыша при прохождении через родовые пути матери. Также заражение возможно в случае переношенной беременности, когда в околоплодные воды попадает меконий. Заглатывание околоплодных вод вызывает развитие аспирационной пневмонии.
Вероятность развития интранатальной пневмонии повышают следующие факторы:

- рождение раньше срока;
- отставание плода в развитии;
- малый вес плода;
- асфиксия во время родов;
- нарушение функций сердца и легких у новорожденных;
- нарушение дыхательной функции после наркоза (если ребенок рождается путем оперативного родоразрешения).
Развитию пневмонии способствует продолжительное нахождение плода в утробе матери при отошедших околоплодных водах, а также высокая температура тела у роженицы.
Особенности постнатальной пневмонии
Постнатальная пневмония – это заболевание, характеризующееся развитием воспалительного процесса у ребенка после рождения. Заражение инфекционными агентами может произойти как в стенах роддома, так и после выписки.
Выделяют несколько форм постнатальной пневмонии:
- вирусная;
- бактериальная;
- паразитарная;
- грибковая;
- смешанная (может развиваться под действием несколько видов возбудителей, например, вирусов и бактерий).
К причинам развития данной формы заболевания относятся:

- асфиксия в процессе родоразрешения, сочетающаяся с заглатыванием околоплодных вод;
- родовая травма, при которой происходит повреждение шейного отдела позвоночника и грудной клетки;
- внутриутробное поражение мозга;
- внутриутробное нарушение развития бронхо-легочной системы;
- рождение раньше срока;
- реанимационные мероприятия, проводимые после родоразрешения;
- контакт с инфекционными агентами после рождения;
- перегрев или переохлаждение новорожденного;
- срыгивание или рвота, при которых ребенок заглатывает содержимое желудка.
Проявления заболевания у новорожденных
 Наличие тех или иных симптомов пневмонии у грудничков зависит от типа возбудителя и особенностей организма малыша. При внутриутробном заражении при рождении у ребенка отмечается удушье. Малыш рождается с синюшным оттенком кожи, слабо кричит. У него слабо развиты основные рефлексы. В процессе кормления такие малыши часто срыгивают. Дыхание слабое, а на выдохе слышен звук, напоминающий кашель.
Наличие тех или иных симптомов пневмонии у грудничков зависит от типа возбудителя и особенностей организма малыша. При внутриутробном заражении при рождении у ребенка отмечается удушье. Малыш рождается с синюшным оттенком кожи, слабо кричит. У него слабо развиты основные рефлексы. В процессе кормления такие малыши часто срыгивают. Дыхание слабое, а на выдохе слышен звук, напоминающий кашель.
Дыхательная недостаточность вызывает общее кислородное голодание, оказывающее негативное влияние на все органы и системы ребенка. В особенности страдает сердечно-сосудистая и пищеварительная система. Таких малышей беспокоят частые боли в животе и метеоризм. При этом температура тела повышается очень редко.
Признаки заболевания сохраняются на протяжении 3–4 недель. Данная форма пневмонии отличается тяжелым течением и высокой вероятностью летального исхода.
Высокой температурой сопровождается пневмония у ребенка, вызываемая вирусами. Температура тела может подниматься выше 39 °С и сопровождаться судорогами. Малыш становится беспокойным, отказывается от еды. При вирусной форме происходит разрушение сосудов, вызывающее кровоизлияние во внутренних органах.
Как развивается заболевание
 Выраженность симптомов заболевания зависит от разных факторов. Наиболее сильно болезнь проявляется у недоношенных, ослабленных детей с наличием сопутствующих патологий.
Выраженность симптомов заболевания зависит от разных факторов. Наиболее сильно болезнь проявляется у недоношенных, ослабленных детей с наличием сопутствующих патологий.
Первые заметные симптомы появляются не сразу. После попадания инфекции в организм и развития воспалительного процесса до появления первых проявлений болезни может пройти от нескольких часов до нескольких суток.
В начале болезни отмечаются признаки, нехарактерные для пневмонии. Ребенок становится вялым, часто срыгивает. А отсутствие температуры объясняется несовершенством иммунитета и системы терморегуляции.
Способы диагностики заболевания
Выявление заболевания требует проведения комплекса диагностических мероприятий:
- определения клинических проявлений;
- сбора анамнеза;
- осмотра ребенка с прослушиванием дыхания;
- лабораторных исследований крови;
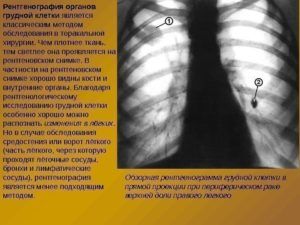
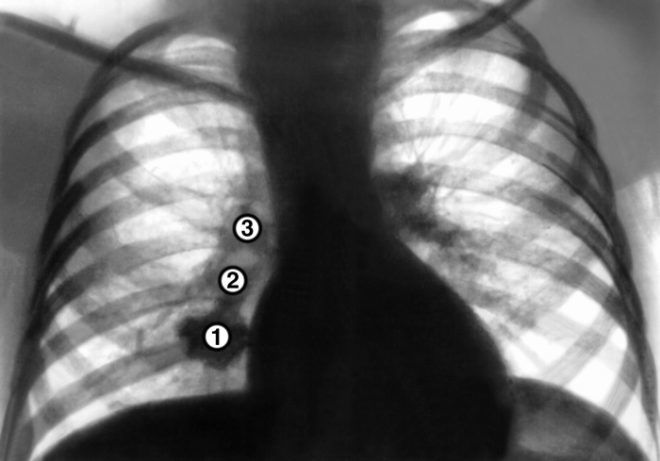
- проведения рентгенографии легких.
Рентгенография является основным и наиболее показательным методом исследования, позволяющим определить очаг воспаления, изменения в бронхах и лимфоузлах. С помощью рентгенографии также удается выявить различные нарушения в формировании органов дыхания.
Методы лечения
Пневмония у новорожденного – опасная патология, которая требует постоянного наблюдения за состоянием малыша. Лечение проводится в условиях стационара. А его продолжительность зависит от тяжести заболевания и индивидуальных особенностей новорожденного.
Для уничтожения патогенных агентов назначаются антибиотики широкого спектра действия. В этот период проводятся лечебные мероприятия, направленные на восстановление функций внутренних органов и устранение дыхательной недостаточности. Особое внимание уделяется снятию интоксикационных проявлений.
Новорожденный малыш требует постоянного ухода и усиленного питания преимущественно грудным молоком. Если ребенок не в состоянии сосать грудь, молоко вводят в организм через зонд. В помещении, где находится новорожденный, должен поддерживаться определенный микроклимат. Важно соблюдать оптимальный температурный режим, избегая перегрева и переохлаждения ребенка.
При одностороннем воспалении легких новорожденного укладывают на здоровую сторону. Если воспаление двустороннее, новорожденного ребенка через каждые два часа переворачивают с одного бока на другой. В качестве дополнительной терапии назначаются следующие группы лекарственных препаратов:
- иммуностимуляторы;
- препараты, снимающие симптомы болезни (жаропонижающие, муколитики при затруднении отхождения мокроты, противовоспалительные средства);
- витамины и пробиотики для укрепления иммунитета.
Улучшить отхождение мокроты помогает массаж и физиопроцедуры. Период интенсивного лечения новорожденного в среднем составляет 1 месяц.
Последствия пневмонии
Пневмония у ребенка не проходит бесследно. Даже при ранней постановке диагноза и правильном лечении она отражается на дальнейшей жизни ребенка. Наиболее распространенными последствиями являются:
- частые простуды;
- частые вирусные и бактериальные инфекции;
- хронические бронхиты;
- снижение защитных функций.
Осложнения после перенесенной пневмонии развиваются у недоношенных детей, а также у новорожденных, имеющих различные пороки развития. Тяжелые осложнения дает двустороннее воспаление легких у недоношенных детей. В дальнейшем развиваются следующие нарушения:
- со стороны бронхолегочной системы (плевриты, абсцессы, тяжелая дыхательная недостаточность и прочее);
- другие виды осложнение (сердечная и надпочечниковая недостаточность, отиты, тромбозы и прочее).
Если новорожденный перенес пневмонию, он еще на протяжении года находится под диспансерным наблюдением.
Как предотвратить внутриутробное заражение
Чтобы избежать развития пневмонии у ребенка во время беременности, необходимо соблюдать следующие правила:
- проходить регулярную диспансеризацию;
- планировать беременность, проходя обследование на наличие инфекций до зачатия;
- лечить инфекционные болезни до беременности;
- в период беременности регулярно посещать врача и проходить все скрининговые обследования.
Избежать постнатальной пневмонии у ребенка поможет ограничение контакта новорожденного с больными людьми, создание комфортной атмосферы в помещении, где постоянно находится новорожденный малыш, а также грудное вскармливание.